Esta publicação também está disponível em:


– A medicação, após ingerida, é metabolizada por enzimas no intestino e posteriormente no fígado para assumir a forma de seu composto ativo o qual bloqueia o receptor de ADP P2Y12 das plaquetas. Com este receptor bloqueado a atividade plaquetária é inibida irreversivelmente. Provavelmente polimorfimos genéticos do citocromo P450 no fígado explicam a diferença no metabolismo do prasugrel em relação ao clopidogrel, fazendo com que o primeiro seja mais efetivo em inibir a ativação plaquetária.
– Enquanto o clopidogrel demora 3 a 6 horas para atingir o pico de inibição plaquetária (a depender da dose de ataque), o prasugrel demora apenas 30 minutos para fazer o mesmo.
– A medicação foi testada em comparação com o clopidogrel no Trial to Assess Improvement in Therapeutic Outcomes by Optimizing Platelet Inhibition with Prasugrel–Thrombolysis in Myocardial Infarction (TRITON–TIMI) 38.
– Este trial avaliou 13.608 pacientes com angina instável ou infarto agudo do miocárdio que estavam em programação de serem submetidos a angioplastia. No grupo de síndrome coronariana sem supra de ST a medicação era iniciada apenas após a realização de cate. Os pacientes do grupo prasugrel recebiam 60 mg de ataque e após isto, 10 mg/d por 15 meses. O grupo do clopidogrel recebia 300 mg de ataque e posteriormente 75 mg/d.
– Houve diminuição do risco de novo infarto e de trombose de stent, sendo o benefício maior no grupo de DIABÉTICOS e de pacientes com IAM COM SUPRA DE ST. O benefício se manteve no acompanhamento de 15 meses do trial. Este fato é interessante porque a maioria dos trials usa dupla antiagregação por 12 meses após síndrome coronariana aguda mas no TRITON utilizou-se o esquema por 15 meses – o que pode alterar guidelines no futuro.
– Como nada é perfeito,o prasugrel aumentou o risco de sangramentos maiores no TRITON. A cada 1.000 pctes tratados com a medicação, houve o surgimento de 3 sangramentos fatais!!! Os 3 subgrupos que mais apresentaram aumento do risco de hemorragia com a medicação foram:
1- Idade avançada (>75 anos)
2- Baixo peso (<60 Kgs)
3- AVC/AIT prévios
– Em pctes com <60 kgs é possível que a redução da dose de manutenção de 10mg para 5 mg mantenha o benefício terapêutico diminuindo o risco de sangramento mas isto terá que ser comprovado em outros trials. Nos outros 2 grupos, o mais prudente parece ser eviatr a medicação.
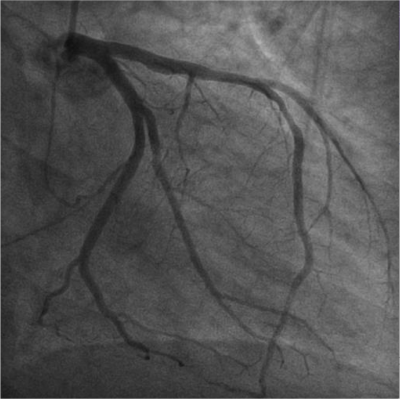
– Apesar dos pctes randomizados no TRITON estarem em programação de realizar ATC, uma parcela terminou sendo encaminhada para a cirurgia após melhor avaliação. neste grupo de pacientes, o uso do prasugrel aumentou muito o risco de sangramento perioperatório importante (13,4% x 3,2%). Assim, é uma medicação que idealmente só deve ser iniciada após realização do cate e definição de estratégia terapêutica percutânea. NO MOMENTO NÃO HÁ EMBASAMENTO CIENTÍFICO PARA INICIAR O PRASUGREL DE ROTINA DE FORMA UPSTREAM (na sala de emergência, antes do cate) na síndrome coronariana sem supra de ST. No IAM com supra de ST já é uma outra situação, uma vez que na imensa maioria dos serviços brasileiros o caso vai ser sim definido por angioplastia.
– No TRITON houve diminuição de >50% no risco de trombose de stent, tanto bare-metal quanto farmacológico (passou de 2,4% para 1,1%). Isto contudo foi em um cenário de síndrome coronariana aguda, em que se sabe que o risco de trombose de stent é superior a uma angioplastia eletiva, por exemplo. Assim, a medicação foi estudada até o momento no cenário agudo e não no crônico.
Referência: D Bhatt. Prasugrel in Clinical Practice. New England ournal of Medicine. Volume 361(10), 3 September 2009, p 940–942













Lapa,qto tempo para operar?
Silvinha, a bula recomenda que se suspenda a medicação pelo menos 7 dias antes de cirurgias eletivas.
Olá! Com o advento do ticagrelor que vem competir com o prasugrel, se tivesse que escolher entre ambos, qual seria e que justificativa? Grande abraço! Me tornei fã deste blog! Parabéns!
José, acho que esse foi o grande “azar” do prasugrel – ter sido lançado muito próximo do ticagrelor. Caso tivesse sido lançado alguns anos antes do Brilinta iria ter aproveitado durante um tempo bem maior o enorme mercado das sindromes coronarianas agudas. Sinceramente, avaliando apenas os 2 grandes trials (triton e plato) não vejo grandes vantagens do prasugrel sobre o ticagrelor. O primeiro não diminui mortalidade. O segundo sim. O primeiro deve ser parado com 7 dias antes de cirurgias. O segundo apenas com 5 dias. Na minha opinião as vantagens são bem maiores com o ticagrelor. Obviamente teremos que acompanhar a fase de pós comercialização para ver se não surgirão efeitos inesperados como o que aconteceu com a dronedarona. Uma das poucas vantagens que vejo do prasugrel é o fato de ser tomado apenas 1x ao dia enquanto que o ticagrelor deve ser ingerido de 12 em 12 horas. Isto faz uma enorme diferença para os pctes potencialmente pouco aderentes…
Bom dia,
Caro Eduardo Lapa, parabens por este blog onde assuntos relevantes são tratados e muitas dúvidas elucidadas. gostaria de colaborar, informando que prasugrel, reduziu em 19% no Triton, o desfecho composto por morte cv, iam e avc não fatal, desta forma entendo, com base no estudo que houve sim, redução de mortalidade.
At
Marcelo Rocha
Marcelo, é como você disse – o que houve foi diminuição do desfecho composto de AVC, IAM e morte. Quando vamos ver os números com detalhes percebe-se que a diferença a favor do prasugrel foi basicamente devido à diminuição de IAM. neste caso este tipo de IAM é principalmente o IAM peri-angioplastia (chamado de IAM tipo 4 pela definição universal de infarto de 2007). Mas mortalidade mesmo não teve diferença entre os 2 grupos.
Porque Effient e mais efetivo no paciente diabetico conforme demonstrou o estudo Tritom Timi 38?
Wesley,
o que se postula é que os diabéticos com mais frequência têm “resistência” à ação do clopidogrel. Estes pctes mesmo em uso da medicação têm níveis mais elevados de reatividade plaquetária. O prasugrel teria a vantagem de ser mais potente nesta inibição.
Veja este estudo:
Angiolillo DJ, Badimon JJ, Saucedo JF, et al. A pharmacodynamic comparison of prasugrel vs high-dose clopidogrel in patients with type 2 diabetes mellitus and coronary artery disease: Results of the Optimizing Anti-Platelet Therapy in Diabetes Mellitus (OPTIMUS)-3 trial. Eur Heart J 2011; DOI:10.1093/eurheartj/ehq494.
Parabens pela iniciativa so site e pela clareza das abordagens.
Gostaria de obter informação a cerca da necessidade ou não da administração de dose de “ataque” ou de reforço em casos de paciente que ja vem usando o (pasugrel) e serão submetidos a ATC com stent.
Romildo, pergunta de relevância prática. Não achei nenhuma evidência consistente sobre isto. Dei uma olhada novamente no TRITON e lá não é comentado nada. Até porque os pctes que foram randomizados não vinham em uso nem de prasugrel nem clopidogrel antes do estudo. O outro estudo grande com o prasugrel foi o TRIGGER-PCI que foi parado no meio por não ver vantagem de prasugrel x clopidogrel no pcte com dac crônica submetido a ATC. Vamos ver se os leitores do site tem alguma informação sobre isto.
É vc Decio De Lima Pinho o palestrante de hj aqui em Franca..bjs?